
Foto: Kanitzfoto
Früher war die Frau für die Verhütung zuständig, insbesondere seit es die Eingreifmöglichkeit mit der Hormonpille gibt. Die allerdings verändert die u.a. die Wahrnehmungsfähigkeit, wer ein passendes Gegenüber für den Nachwuchs ist. Denn die beste Partnerwahl – besser als alle Algorithmen von Datingagenturen – wird über den Geruch gesteuert, so der Paarforscher John Gottman.
Zunehmend jedoch hat sich in den letzten Jahrzehnten das Selbstverständnis der Männer verändert. Die höchsten Sterilisationsraten finden sich in Ländern mit der höchsten Gendergerechtigkeit – vorn liegt da Kanada. Deutschland zählt unter den Ländern mit hohem sozioökonomischen Standard zu den absoluten Schlusslichtern, was die Zahl der Vasektomien am Anteil der männlichen Bevölkerung im zeugungsfähigen Alter angeht: Etwa 30–50.000 Männer entscheiden sich hierzulande jährlich für den Eingriff. Die Bundeszentrale für gesundheitliche Aufklärung bezifferte 2018 den Anteil der Männer von 18–49 Jahren, die sich sterilisieren lassen, auf 3 %.
Zwar ist dieses Thema kein Tabu mehr, aber es kursieren manche Fake News über die Vasektomie, die es richtigzustellen gilt.
Nebenbei gesagt: Wer in wechselnden Partnern Geschlechtsverkehr hat schützt beide immer noch mit Kondom am besten vor sexuell übertragbaren Krankheiten, wie z.B. Chlamydia trachomatis, Gonorrhö, Hepatitis B, Hepatitis C, Herpes, HIV/AIDS, Humane Papillomaviren oder Shigellose.
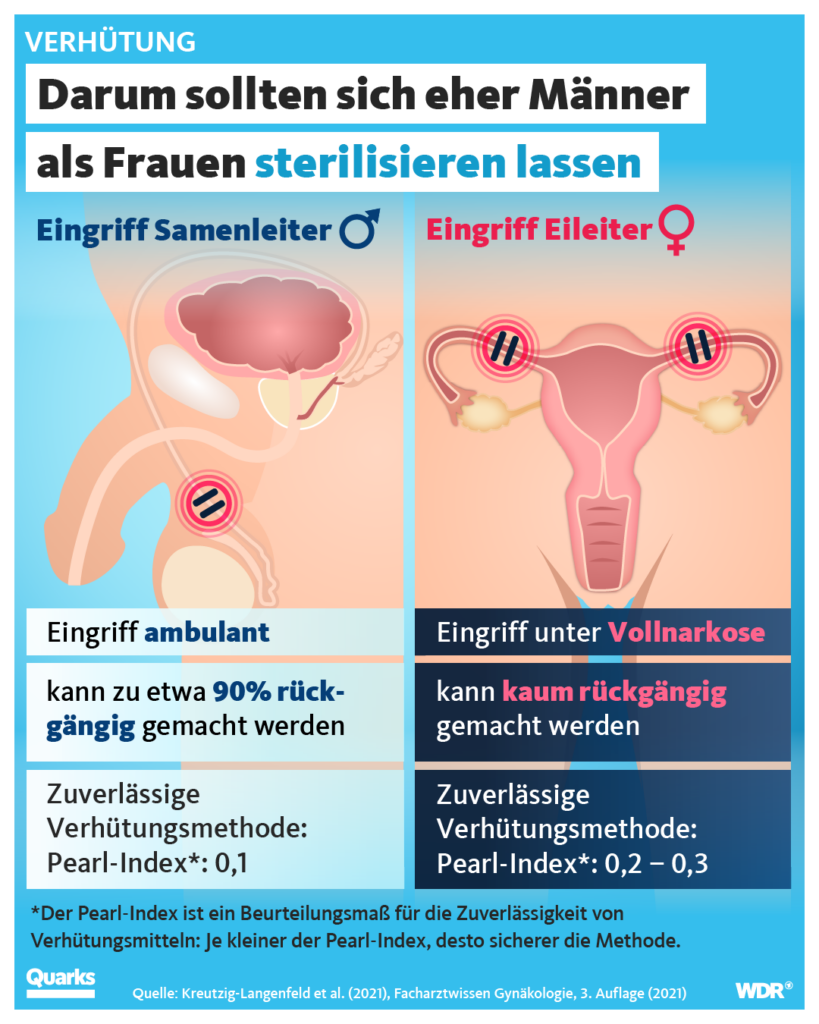
Die Sterilisation des Mannes (Vasektomie) ist in zweifacher Hinsicht sicher: als komplikationsarmer Eingriff und als verlässliche Verhütungsmethode.
Bei dem Eingriff werden die Samenleiter auf beiden Seiten durchtrennt, sodass der Hoden zwar weiterhin Spermien produziert, diese aber nicht mehr in die Harnröhre kommen. Die Frau zu befruchten und ein Kind zu zeugen ist dem Mann dann nicht mehr möglich.
Eine Beeinträchtigung der Sexualität ist nicht zu befürchten, eher das Gegenteil ist der Fall. Denn der kleine Eingriff hat keinen Einfluss auf Erektion, Ejakulat oder Sexualtrieb und auch die Fähigkeit zum Orgasmus *) bleiben nach der Vasektomie erhalten. Denn anders als bei der Orchiektomie handelt es sich bei der Vasektomie nicht um eine Kastration. d.h. die Produktion des für das sexuelle Begehren und Erleben wichtigen Hormons Testosteron wird nicht tangiert. Auch die Ejakulation ist nicht beeinträchtigt. Denn 95 % des Ejakulates werden in der Prostata und Samenbläschen produziert, die eigentliche Spermienflüssigkeit aus den Hoden macht nur einen kleinen Rest aus.
( *)Sexuelle Erfüllung allerdings hat weniger mit diesen biologischen Dingen zu tun, als mit der Bereitschaft sich aufeinander einlassen zu wollen und zu können. Denn nur in Resonanz. kann sich der Prozess im achtsamen und bezogenen Miteinander und Mitschwingen zum Höhepunkt aufschaukeln.)
Typischerweise sind die Männer, die sich für den Eingriff entscheiden zwischen 35 und 40 Jahren alt, leben in einer Beziehung und haben schon 1–3 Kinder.
Bildquelle: Quarks
Vasektomien sind nach neuesten Erkenntnissen noch sicherer, als bisher angenommen – so lautete eine Meldung des pro familia Bundesverbandes vom Frühjahr 2023. Dabei bezog man sich auf eine aktuelle britische Studie, die auf dem diesjährigen Kongress der European Urological Association in Mailand vorgestellt worden ist: Insgesamt wurden für diesen Vergleich die Daten von 94 082 Vasektomien aus dem Zeitraum zwischen 2006 und 2021 ausgewertet. Es handelte sich um einen Fragebogen, den viele der angesprochenen Patienten am Tag des Eingriffs (> 80 %) und ein Gutteil noch einmal 4 Monate später (circa 40 %) ausgefüllt haben.
Diese Bestandsaufnahme belegt, dass die Merkblätter zur Beratung über Komplikationen häufig noch auf veralteten Erhebungen beruhen. Ein Beispiel sind chronische Hodenschmerzen, die keine 5 % aller Patienten betreffen können, sondern nach aktuellen Daten nur bei 0,2 % auftreten. Ähnlich hohe Abweichungen finden sich bei den Zahlen für den Anteil der mit Antibiotika behandelten Infektionen sowie das Auftreten von Hämatomen (Blutergüssen), auch hier sind es keine je 2–10 % sondern lediglich 1,6 % und 1,9 %.
Garant für sichere Verhütung
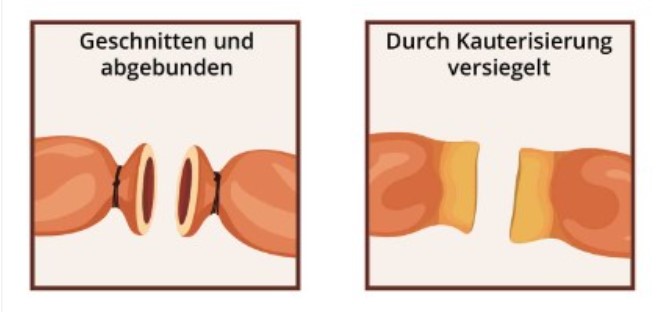
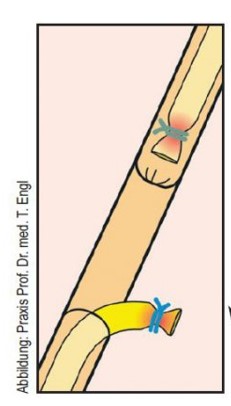
Es gibt viele Verfahren, wobei die Europäischen und Amerikanischen Leitlinien Standards setzen. Der Urologe oder die Urologin – in 90–95 % nehmen niedergelassene Fachärzte den Eingriff ambulant vor – wählen leitliniengerecht den Hautschnitt, um sich Zugang zum Samenleiter zu verschaffen. Dieser wird durchtrennt und ein Stück von 1–2 cm entfernt. Anschließend wird das Lumen des Samenleiter abgebunden, mit einer Diathermie-Nadel verödet. Am Schluss werden die beiden Enden des Ductus deferens in unterschiedlichen Gewebeschichten positioniert (Bild rechts).
Bildquelle: medpertise
Bildquelle: MEDIZINREPORT: Martina Lenzen-Schulte, Vasektomie und Refertilisierung; Dtsch Arztebl 2023; 120(29-30): A-1270 / B-1089
Bild vergrößern Alle Bilder
Dieses Verfahren zeigt sehr geringe Komplikationsraten und ist im Hinblick auf die Verlässlichkeit der Verhütung zuverlässig. Der Patient muss allerdings wissen, dass er unmittelbar nach der Vasektomie noch nicht unfruchtbar ist, da sich im oberen Samenleiterstück noch Spermien befinden. Bis die letzten über Samenergüsse ausgetreten sind, dauert es etwa 2–3 Monate.
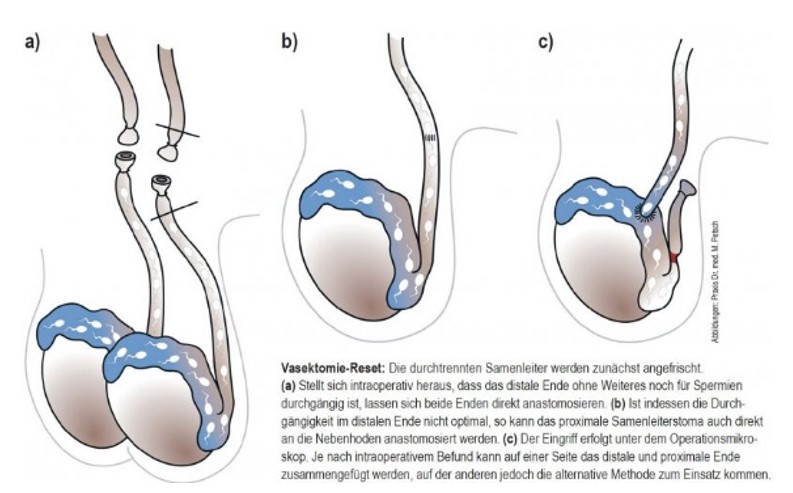
Die Durchtrennung der Samenleiter lässt sich rückgängig machen (Refertilisation).
Ist aus persönlichen Gründen eine effektive Rekanalisierung gewünscht, wird ein erneuter Eingriff notwendig. Bei solch einer Refertilisation werden, wenn während des Eingriffs erkennbar wird, dass das hodenseitige Ende durchlässig ist und Spermien beinhaltet. die Enden der Samenleiter mikrochirurgisch verbunden. Das ist bei den meisten Männern und in der Regel auch noch nach vielen Jahren der Fall. Ansonsten kann das körperseitige Ende auch direkt mit dem Nebenhoden verbunden werden.
Bildquelle: Dt. Ärzteblatt, MEDIZINREPORT: Martina Lenzen-Schulte, Vasektomie und Refertilisierung; Dtsch Arztebl 2023; 120(29-30): A-1270 / B-1089
Überprüfen lässt sich die Fertilität (Fruchtbarkeit) des Mannes mittels Spermiogramm, das meist nach 6 Monaten empfohlen wird..
Die Angaben zu den Erfolgsraten, also einer Schwangerschaft nach Rückgängigmachung, reichen von 30–90 % in erfahrenen US-Zentren. Diese Diskrepanz erklärt sich damit, dass die Fertilität der Partnerin und das Alter des Paares mit zu berücksichtigen sind.
Zu Bedenken bleibt
Zahlreiche Studien und Metaanalysen in den letzten Jahren belegen, dass das Risiko für die Diagnose „Prostatakarzinom“ bei Männern mit Vasektomie geringfügig erhöht ist, eine veränderte Mortalität *) lässt sich indes nicht nachweisen.
*) Die Mortalität ist die Anzahl der Todesfälle in einem bestimmten Zeitraum bezogen auf 1.000 Individuen einer Population.
Eine mögliche Erklärung für die gering erhöhte Inzidenz (Häufigkeit von Neuerkrankungen) ist ein anderes, intensiveres Vorsorgeverhalten von Männern nach Vasektomie. Es könnte auch am Testosteron liegen: Sexuell aktivere Männer streben eher eine Vasektomie an, haben häufig höhere Testosteronspiegel – die ihrerseits Prostatakarzinome begünstigen. Die US-amerikanischen Leitlinien sehen infolgedessen keine Evidenz für ein höheres Prostatakarzinomrisiko bei Vasektomie und fordern daher keinerlei Aufklärung darüber. Die EAU-Leitlinien zum Prostatakarzinom betonen sogar, dass ein ätiologischer Zusammenhang widerlegt worden sei.
Quellen: Dt. Ärzteblatt, MEDIZINREPORT: Martina Lenzen-Schulte, Vasektomie und Refertilisierung; Dtsch Arztebl 2023; 120(29-30): A-1270 / B-1089
John Gottman und Julie Schwartz Gottman, 8 Gespräche, die jedes Paar führen sollte, …, Ullstein, 2022