2004 wurde der Weltblutspendertag von der Weltgesundheitsorganisation WHO und der Internationalen Föderation der Rotkreuz- und Rothalbmondgesellschaften ins Leben gerufen. Jedes Jahr am 14. Juni soll er auf die Bedeutung der Blutspende und das damit verbundene soziale Engagement von Blutspenderinnen und Blutspendern weltweit aufmerksam.
Täglich werden in Deutschland ca. 15.000 Blutspenden benötigt.
Wofür wird eine Blutspende benötigt? Siehe dazu, was das DRK sagt.
Vor der Entdeckung der Blutgruppen waren Bluttransfusionen nur zufällig erfolgreich.
Die anderen endeten meist tödlich.
Daher ist es bei Bluttransfusionen vorab wichtig,
die Verträglichkeit von Spender- und Empfängerblut zu bestimmen.
Was sind Blutgruppen?
Als Blutgruppe bezeichnet man die Einteilung des Blutes aufgrund verschiedener Merkmale der roten Blutkörperchen (Erythrozyten). Das sind ringförmige Zellen, die Sauerstoff und Kohlendioxid durch die Blutbahnen tragen und die Gewebezellen versorgen.
In der Oberfläche dieser Blutzellen stecken viele unterschiedliche Eiweiße. Die bilden eine charakteristische Oberflächenstruktur, die Antigene„) genannt werden.
*) Von unserem Immunsystem werden fremde Eiweiße, fremde Oberflächenstrukturen = Antigene erkannt.
Um Eindringlinge (Bakterien, Viren z.B. oder Krebszellen) abwehren zu können, werden bei Kontakt Antikörper gebildet. Dies führt bei Kontakt mit fremdem Blut zu Verklumpungen und Gefäßverschlüssen.
Heute sind 29 verschiedene Blutgruppensysteme bekannt. Die meisten davon sind für den medizinischen Alltag unbedeutend, können jedoch bei bestimmten Erkrankungen entscheidend sein.
Die drei für Blutübertragungen wichtigsten Merkmale sind das AB0-, das Rhesus- und das Kell-System.
Die „Blutgruppen-Eiweiße“ A und B sind solche Antigene, wobei man die Eigenschaft A, B, AB und 0 (Null) unterscheidet:
Menschen mit der Blutgruppe „0“ haben keines dieser Blutgruppenantigene auf der Oberfläche ihrer roten Blutkörperchen. Bei Menschen mit der Blutgruppe „AB“ sind beide Eiweiße (A und B) in der Erythrozytenmembran enthalten.
Bei Blutgruppe „A“ ist nur das Antigen „A“ vorhanden, bei der Blutgruppe „B“ nur das Antigen „B“.
Weitere Eiweiße unterscheidet man in
„Rhesusfaktor positiv (Rh+)“ und „Rhesusfaktor negativ (Rh-)“.
Haben Spender und Empfänger verschiedene Rh-Systeme, kann es bei wiederholter Bluttransfusion eines Rh-negativen Individuums mit Rh-positivem Blut oder ab der zweiten Schwangerschaft einer Rh-negativen Frau mit einem Rh-positiven Kind (Rhesus-Inkompatibilität) zu lebensbedrohlichen Antigen-Antikörper-Reaktion kommen.
Der Kellfaktor ist ein Blutgruppenmerkmal, das mit den Buchstaben Kk (Kell-positiv) und kk (Kell-negativ) gekennzeichnet wird.
Wenn ein Patient Rhesus-negativ ist, heißt dies, dass das Rhesus-D-Protein auf der Zelloberfläche der Erythrozyten fehlt.
Kell-negativ heißt dagegen, die Erythrozyten tragen statt des Merkmals K das Merkmal Cellano.
Die Blutgruppe wird von den Eltern an ihre Kinder vererbt. Jedes Kind erhält ein Blutgruppenmerkmal vom Vater und eines von der Mutter.
„Reinerbig“ = beide Eltern haben das gleiche Erbmerkmal; mischerbig nennt man es, wenn jedes Elternteil unterschiedliche Erbmerkmale einbringt.
Daher lassen sich, genau genommen, Blutgruppen noch genauer einteilen:
Blutgruppe „A“ bedeutet, dass die Person die Blutgruppe „A0“ (mischerbig) oder „AA“ („reinerbig“ = beide Eltern haben das gleiche Erbmerkmal) haben kann.
Die Blutgruppe „B“ kann sich als „B0“ oder „BB“ zeigen. Die Blutgruppe „0“ ist allerdings immer „reinerbig“, also „00“. Beide Eltern haben Blutgruppe O.
Die Antigene „A“ und „B“ sind dominant – sie setzen sich immer durch.
Die Blutgruppe „AB“ wird als „mischerbig“ bezeichnet, da ein Elternteil A und der andere B mitbringt.
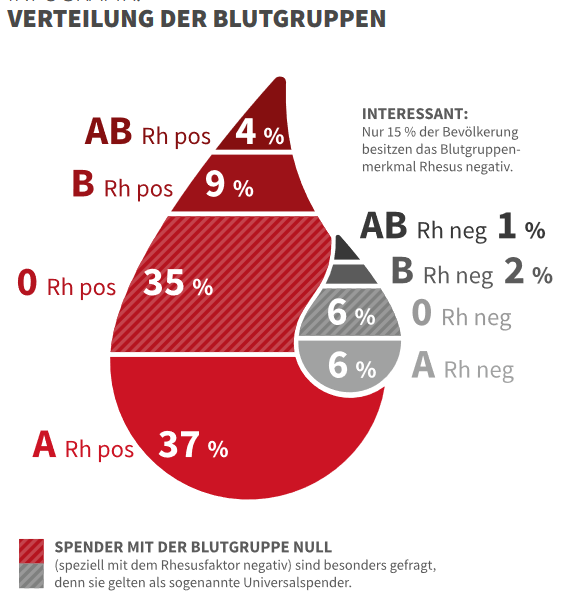
Die Verteilung der Blutgruppen in der Bevölkerung
Die Blutspende
Zum ersten Mal darf wischen dem 18. und Ihrem 65. Geburtstag Blut spenden. Bis zum 73. Lebensjahr darf in Deutschland bis zu 6 mal im Jahr gespendet werden. Voraussetzung ist, dass Sie sich gesund fühlen.
Aktuell spenden bei uns nur 3 % der Bevölkerung.
In anderen Ländern darf zum Teil häufiger gespendet werden. Bei solchen Dauerspendern sind dann die Anteile an Albumin (Eiweiß), Antikörpern und anderen wichtigen Stoffen reduziert. Das ist bei Zukäufen von Blut aus dem Ausland zu bedenken.
Bei der Blutspende besteht keine Ansteckungsgefahr. Mehr noch, Blutspenden schadet nicht der Gesundheit, es fördert sie eher, indem die Blutbildung angeregt wird.
Die Blutspende selbst dauert für Vollblut nur wenige Minuten, die Vorbereitungen – incl. Wartezeit – dafür etwas länger. Eine Plasmaspende ist für den Spender aufwendiger. Es dauert rund eine Dreiviertelstunde.
Zunächst erfolgt die Aufnahme der Spenderdaten und der ärztlichen Untersuchung.
Nach Punktion einer Vene läuft das Blut in ein einen Plastikbeutel mit Mehrkammersystem, so dass er nie geöffnet werden muss. Nach der Entnahme wird das Blut im Labor untersucht.
Sollten dabei auffällige Befunde auftreten, die ein Hinweis auf Krankheiten sein können, wird der Spender umgehend darüber informiert.
Etwa drei Wochen nach der Erstspende erhält der Spende einen Unfallhilfe- und Blutspender-Pass.
In diesem Pass sind alle wichtigen Angaben zu Ihrer Person hinterlegt – tragen Sie ihn also immer bei sich. Sollten Sie einen Unfall haben oder aus einem anderen Grund eine Transfusion benötigen, kann das eine wertvolle Zeitersparnis bringen.
Nach der Blutspende sollten Sie sich noch einen Moment der Erholung gönnen, damit der Kreislauf sich anpassen kann; trinken Sie viel – alkoholfrei – und essen Sie etwas dazu.
Quelle: DRK Blutspende
Blutspendenarten
Nach der Blutspende wird das Blut im Labor zentrifugiert. Mit geübten Händen packen die Mitarbeiter die Spenderbeutel in kleine Kästchen, die mir 3500 Umdrehungen pro Minute geschleudert werden.
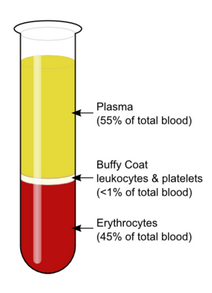
Nach einer knappen halben Stunde schwimmt oben goldgelbes Plasma, am Boden des Beutels setzen sich die roten Blutkörperchen (Erytrozyten) ab. Dann gibt es noch ein helle Schicht dazwischen, der als Buffy Coat genannt wird und Thrombozyten (Blutplättchen) enthält.
Diese drei Phasen werden anschließend im Compomaten getrennt, von einer Lichtschranke überwacht.
Was zukünftig als rote Blutkonserve dienen soll, wird noch einmal umgekehrt aufgehängt, so dass die Erythrozyten durch einen Filter tropfen, der letzte unerwünschte Reste entfernt.
Während dieser Prozedur scannen Mitarbeiter ständig die jeweiligen Etiketten und checken, ob alles passt.
Im Labor durchlaufen kleine Proben gleichzeitig die Sicherheitstest, werden etwa auf HIV, auf das West-Nil-Virus oder Hepatitis geprüft. Manchmal ist das gewonnene Blut nicht klar, sondern trüb, was von zu viel Fett im Blut zeugt. Solche Spenden werden an die Pharmaindustrie verkauft, die daraus eine Vielzahl an Medikamenten gewinnen: Gerinnungsfaktoren etwa oder Präparate mit Antikörpern, von denen beispielsweise Immunkranke profitieren. Das Eiweiß Albumin lindert Verbrennungen.
Um die Thrombozyten aus dem bräunlichen Rest zu isolieren, wird der Buffy-Coat aus vier Spenderbeuteln vereint und abermals zentrifugiert. Die Blutplättchen lassen das Blut gerinnen; Leukämiepatienten z.B. sind auf derlei angewiesen.
Die Thrombozyten-Konserven sich nur 4 Tage lang haltbar, müssen in der Zeit ständig bewegt werden und bei Zimmertemperatur lagern.
Plasma hingegen kann bei minus 65 Grad in einer Kühlanlage bis zu 2 Jahre gelagert werden. Das gefrorene Plasma enthält unter anderem Elektrolyte, Gerinnungsfaktoren und Immunglobuline. Sie helfen z.B. bei Leberschäden.
Eine eigene Kategorie ist die Eigenblutspende. Dies Blut ist nur 6 Wochen haltbar.
Es wird dem Spender z.B. vor einen geplanten Operation entnommen und dann wieder zurückinfundiert.
Quelle: Frankfurter Allgemeine Sonntagszeitung, 14.06.2020 – Wissenschaft: Blut, Geld und Tränen – von Johanna Kuroczik
